Linfoma Mantellare (MCL)
(Pubblicato sul Notiziario Forlì-Cesena AIL Notizie, n°2 Novembre 2017)

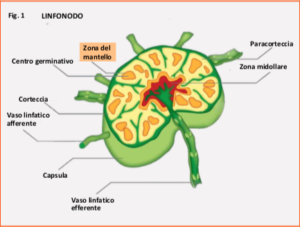
Il Linfoma Mantellare (MCL) è una rara malattia del sangue che origina nei linfonodi, le ghiandole linfatiche diffuse in tutto il nostro organismo e colpisce in particolare i linfociti di tipo B. Fa parte dei linfomi definiti “non Hodgkin” tra i quali si distingue perché i linfociti B malati si localizzano prevalentemente in una particolare zona del linfonodo chiamata appunto “zona del mantello” (fig. 1). Questo Linfoma rappresenta circa il 3-6% di tutti i linfomi non-Hodgkin con una incidenza annuale di 0,5 casi ogni 100.000 persone. Viene diagnosticato mediamente intorno ai 65 anni di età ed è più frequente negli uomini rispetto alle donne.
Patogenesi e manifestazioni cliniche
La maggior parte dei Linfomi Mantellari si sviluppa in seguito ad una mutazione genetica che insorge nei linfociti B per motivi ancora ignoti, la traslocazione t (11:14). Questa anomalia cromosomica fa sì che un gene chiamato CCND1 normalmente presente sul cromosoma 11 e responsabile della produzione della proteina ciclina D1 venga spostato sul cromosoma 14. Di conseguenza la proteina ciclina D1 viene prodotta in eccesso causando la moltiplicazione incontrollata dei linfociti B che vanno ad accumularsi in varie zone del corpo.
 La malattia si manifesta quindi con ingrossamento dei linfonodi, spesso associato a aumento di dimensione di fegato e milza (epato e splenomegalia) e coinvolgimento del midollo osseo. Se il midollo osseo viene occupato dal linfoma la corretta pro- duzione delle cellule del sangue può essere alterata generando anemia, calo delle piastrine o diffusione delle cellule del linfoma nel sangue con aumento dei linfociti in circolazione.
La malattia si manifesta quindi con ingrossamento dei linfonodi, spesso associato a aumento di dimensione di fegato e milza (epato e splenomegalia) e coinvolgimento del midollo osseo. Se il midollo osseo viene occupato dal linfoma la corretta pro- duzione delle cellule del sangue può essere alterata generando anemia, calo delle piastrine o diffusione delle cellule del linfoma nel sangue con aumento dei linfociti in circolazione.
A volte viene coinvolto anche stomaco, intestino o sistema nervoso centrale. Spesso il paziente lamenta anche sintomi generali come calo di peso ingiustificato, sudorazioni notturne abbondanti, febbre e prurito.
Diagnosi e stadiazione
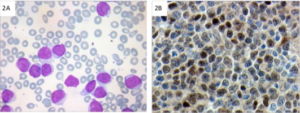
Per diagnosticare il linfoma mantellare è necessaria l’escissione di un linfonodo ingrossato dove vengono identificati linfociti anomali nella zona mantellare con alti livelli di ciclina D1 (Fig.2). Successivamente si procede alla stadiazione di malattia per determinare in modo preciso le localizzazioni della stessa. Sono previsti esami del sangue, biopsia del midollo osseo, TAC e PET, in alcuni casi selezionati, anche indagini endocopiche come gastroscopia, colonscopia o analisi del liquor. Tuttavia solo rara- mente il linfoma mantellare si presenta come malattia localizzata, nella maggior parte dei casi si tratta invece di una malattia diffusa (stadio III o IV).
Prognosi
Alcuni parametri possono aiutare il medico a distinguere i casi con più alta probabilità di cura dai casi più difficili. Lo score prognostico MIPI (Mantle cell lymphoma Internatio-nal Prognostic Index) calcolato sulla base dell’età del paziente, della sua condizione clinica e di alcuni esami del sangue, LDH e leucociti, permette infatti di dividere i pazienti in 3 classi di rischio: basso rischio (sopravvivenza mediana non raggiunta), rischio intermedio (sopravvivenza mediana= 51 mesi) e rischio alto (sopravvivenza mediana= 29 mesi). Altri fattori che influiscono sulla prognosi sono il Ki 67, indice di rapidità di proliferazione cellulare e la presenza di alcune mutazioni genetiche concomitanti.
Decorso e trattamento
Il decorso del Linfoma Mantellare può essere molto differente da persona a persona. Ci sono forme definite “indolenti” in cui la malattia evolve in tempi molto lunghi nei quali non è necessario iniziare immediatamente un trattamento. In questo caso il paziente viene seguito con una stretta osservazione e la cura viene iniziata nel momento in cui i sintomi diventano più evidenti. In altre forme definite “aggressive” che rappresentano la maggioranza dei MCL, la malattia progredisce in tempi più rapidi e si rende necessario un intervento immediato. Il trattamento del Linfoma Mantellare si basa sull’associazione di chemioterapia e immunoterapia.
La chemioterapia va a colpire le cellule maligne andando ad agire sui meccanismi di replicazione, mentre l’immunoterapia si basa sulla somministrazione di un anticorpo monoclonale -il piu’ utilizzato si chiamaRituximab- è in grado di riconoscere i linfociti B e determinarne la distruzione. La scelta del trattamento specifico da utilizzare per il singolo caso dipende da vari fattori tra cui le condizioni del paziente, l’età e le caratteristiche di presentazione e diffusione della malattia. Nei pazienti ‘giovani’ (età inferiore a 65 anni) e in buone condizioni generali con malattia estesa i migliori risultati si ottengono utilizzando schemi intensivi di terapia, in particolare regimi comprendenti Citarabina ad alte dosi, con lo scopo di ottenere la remissione completa di malattia. In questi pazienti, se le condizioni lo permettono, viene inoltre proposto di consolidare i risultati ottenuti con un trapianto autologo di cellule staminali. Nei pazienti più anziani o in quelli giovani con rilevanti problemi di salute associati vengono utilizzati regimi meno intensi, per esempio comprendenti Bendamustina, farmaco che nel Linfoma Mantellare in questa categoria di pazienti ha dimostrato in più studi clinici di essere anche maggiormente efficace e meglio tollerato del regime R-CHOP, terapia storicamente più utilizzata nella cura dei Linfomi non-Hodgkin di alto grado. Purtroppo, anche in seguito ai trattamenti più efficaci, questo tipo di linfoma tende a ripresentarsi, cioè a recidivare dopo il trattamento. Per questo motivo sono in studio strategie di cura che prevedono una terapia di mantenimento – terapia prolungata anche per anni con farmaci a basse dosi e minima tossicità – per cercare di ridurre al minimo il rischio di recidiva. Grazie alla ricerca clinica negli ultimi anni sono stati inoltre sviluppati nuovi farmaci attivi per il Linfoma Mantellare.
Questi prodotti agiscono in modo differente dai chemioterapici, andando a colpire le cellule malate in modo mirato. Alcuni di questi tra cui Ibrutinib,(inibitore della proteina chiamatatirosinchinasi di Bruton), Lenalidomide, (un efficace immunomodulatore) e Bortezomib (inibitore del proteasoma) vengono già utilizzati nella pratica clinica per il trattamento dei Linfomi Mantellari recidivati o refrattari. Altri come Idelalisib o Venetoclax sono in corso di studio con risultati molto promettenti. Nonostante l’aggressività di questo tipo di linfoma rilevanti progressi sono stati fatti nella sua cura e ulteriori miglioramenti prognostici potrebbero derivare dallo studio dell’associazione delle chemioterapie standard con i nuovi farmaci.
